El hashtag se llamó #SaludEnElDebatePresidencial. Lo propusieron más de 50 sociedades científicas, universidades y organizaciones civiles. La fecha: octubre del 2019, en vísperas del debate televisado de los seis candidatos presidenciales. La iniciativa sirvió de poco. De las 15.147 palabras que se desplegaron en el evento, sólo 176 palabras se refirieron a la salud. El debate fue un reflejo fiel de sus propios planes de gobierno.
En su plataforma de gobierno, por ejemplo, el Frente de Todos destacaba la importancia de dar acceso por igual a medicamentos, vacunas y servicios de salud, y así superar las inequidades en el área. Pero nunca se refirió a cómo, ni cuándo ni con qué iba a lograrlo. Hubiese sido valioso escuchar alternativas sanitarias inclusivas en un país que venía de 19 aumentos a las empresas de medicina prepaga autorizados por el gobierno de Macri -del 2016 al 2019-. En cuanto a Juntos por el Cambio, en su plataforma sólo hacía mención de la salud en una promesa global de atención que incluía el empleo formal, el acceso al agua corriente, cloacas e internet. Ideas y proyectos al respecto, si los hubo, nunca se dieron a conocer.
La salud pública, como se ha visto, no es tema de debate entre candidatos. Tampoco se la aborda en los medios. La falta de una política seria de Estado en materia de salud, deja un vacío de poder y un déficit de coordinación donde los distintos elementos orbitan en una galaxia caótica de estrellas que colisionan y se apagan a cada segundo. Para entender mejor de qué hablamos cuando nos referimos a la salud pública nacional, veamos las cifras. Existen en la Argentina más de 300 obras sociales. El 70% de ellas, tienen retraso de pagos. Y como resultado, muchas de ellas están en riesgo de apagarse en el cielo.
En lugar de un sistema coordinado de salud, conviven en la Argentina 24 sistemas públicos de salud diferentes –uno por cada provincia-. Y así se dan comparaciones desproporcionadas donde la región de Patagonia, recibe tres veces y medio más recursos que una provincia del Noreste. La consecuencia de la descentralización de la salud, hace que el gobierno nacional no pueda establecer reglas comunes, ni fijar lineamientos. No tiene ni los fondos ni la autoridad institucional suficiente para llevarlo adelante –el 63% de los recursos en materia de salud tienen origen en los presupuestos provinciales-. De cada 100 pesos que recibe una provincia, apenas 7 u 8 vienen del presupuesto Nacional. La desproporción lo dice todo.
A pesar de que la pandemia dejó al desnudo la precarización de un sistema sanitario que necesita una reforma urgente, nuestros líderes no son capaces de debatir seriamente el tema. Es hora de considerar un sistema de salud más allá del lucro privado. Y que vuelva a posicionarse en el rol que le atañe. La salud es un derecho de todos.
A lo largo de la historia, la relación de nuestro país con la salud pública tuvo altos y bajos. Más bajos que altos de acuerdo al gobierno de turno. Fue Perón quien, en su gobierno, consolidó por primera vez el sistema sanitario público de la mano de la creación del Ministerio de Salud.
Sin embargo, tres mandatarios disolverían el ministerio relegándolo a áreas de menos peso político y social. Desde Aramburu, a Onganía y por último, Mauricio Macri, cada uno puso un grano de arena en el deterioro gradual del sistema sanitario. De hecho, el gobierno de Macri se llevó la triste escena de una represión al personal en pleno Hospital Posadas víctimas de despidos masivos, quitó campañas de vacunas gratuitas del calendario, y negó a las enfermeras ingresar en la categoría de profesionales de salud y privándolas así de sus beneficios.
A ello, hay que sumarle dos tragos amargos más: Menem en 1997 desreguló las obras sociales, y en el 2000 De la Rúa sumó a las empresas de medicina prepaga a los vaivenes de las leyes de mercado, en la seguridad social. El resultado: ganaron, como siempre, unos pocos que concentraron la demanda, y las obras sociales, en su gran mayoría, perdieron capital y quedaron el borde de la bancarrota.
En plena pandemia, le vicepresidenta Cristina Kirchner puso en evidencia manifiesta la desigualdad del sistema de salud público. Y advirtió la necesidad urgente de una reforma sanitaria nacional. Sin embargo, el reclamo quedó, desde entonces, sólo en gesto político. Dada la cantidad de actores dentro del sistema de salud, cada uno con su visión e interés diferentes, las intenciones no bastan. Es necesario motorizar el cambio con una reforma plural e integradora que plantee ejes comunes para salir de la encrucijada.
El escenario es complejo. Existen 30 millones de argentinos que reciben coberturas de obra social. Dos millones tienen cobertura privada –lo pagan de aportes y de su bolsillo-. Y el resto, recibe atención pública. Según recoge Rubén Torres, rector de Isalud, en su libro Mitos y realidades de las obras sociales: las obras sociales sindicales tienen casi 16 millones de beneficiarios. Las 24 obras sociales provinciales, 7 millones. El Pami, 5 millones. Y la medicina prepaga alcanza 5 millones 800 mil entre gente que paga directamente y que deriva de sus aportes.
El mapa sanitario argentino indica que existen 25.700 centros de salud en el país. Sólo el 9% de ellos cuenta con internación general. Y el 7% con internacion para ancianos. El 56% de esos centros, tiene diagnóstico y tratamiento. A pesar de que la provincia de Buenos Aires concentra el 26% de los centros del país, la tasa por habitante está en la base de la Argentina. Es decir, por cada 10 mil habitantes hay apenas 4,6 centros médicos –en Cuyo, del otro lado de la escala, la proporción es de 9,9 centros por 10 mil pobladores-. De acuerdo al censo del 2014, hay 832.167 personas en el sector salud. Del total, el 32,7% son médicos, el 29,2% enfermeros. Y el 27% reconoció que tenía sobreocupación horaria.
Si bien a nivel país, la tasa es de 39,6 médicos por cada 10.000 habitantes, existen solamente 4 enfermeros en la misma proporción (uno de los índices más bajos del mundo). En la Argentina, en materia de salud lo que predomina es la asimetría. Depende donde uno viva, y por supuesto los ingresos que uno tenga, es la atención que uno recibirá.
La región del NOA y el NEA registran el mayor porcentaje de población con cobertura exclusiva del sector público (el primero 44% y el segundo 51%). En la región central del país, es donde existe la mayor cantidad de establecimientos, camas y médicos por habitantes. Mientras que en la región sur, es donde más tasa de enfermeros existen por habitante. Y las regiones del NEA y NOA son las de mayor relación de establecimientos públicos por habitante.
Un caso piloto es Salta donde, a pesar de que existe una Ley Provincial -la 7856-, que contempla la creación de una red de apoyo sanitario, intercultural e interinstitucional para pueblos originarios, el Poder Ejecutivo Provincial lleva siete años sin legislarla con lo cual, hoy en día, los indígenas mueren tempranamente a causa de enfermedades agravadas por la falta de atención médica. En la Ciudad Autónoma de Buenos Aires el acceso a la salud es un reflejo claro del código postal que uno tenga. En otras palabras, dime dónde vives y te diré qué acceso a la salud tienes.
Entre CABA y el Conurbano existe un contraste sanitario más que llamativo. En CABA, funciona 29 hospitales públicos, con un total de 6986 camas para internación en 13 hospitales agudos, 2 hospitales de niños y 14 hospitales especializados. Todos bajo el ala del Gobierno de la Ciudad. En el Conurbano, en cambio, el control de los 73 hospitales públicos, con 9796 camas para internación, y 781 centros médicos sin internación, se reparten entre la gestión de provincia, municipios y Nación.
Para el 2017, casi el 14% de los residentes del conurbano mayores de 18 recibían atención médica en CABA –en sentido inverso, sólo un 4%-. Y para el 2010, el 33% de los pacientes internados en hospitales del CABA tenían domicilio en el conurbano. En el 2017, hubo más de 42 millones de consultas en hospitales y centros médicos del Estado del Conurbano. En CABA, en ese mismo año, hubo menos de 8,7 millones. A esta inequidad estructural, hay que sumarle un dato clave: el gasto per cápita en salud es 3 veces y medio superior en la Ciudad que en el Conurbano.
A pesar de que los indicadores señalan la necesidad impostergable de generar un proyecto de salud inclusivo a nivel nacional, los argentinos estamos lejos de considerar el tema con la premura que merece. En el 2018, las consultoras Taquion y Trespuntocero, evaluaron las mayores preocupaciones de la gente –entrevistaron a 1.069 personas-, y concluyeron que la salud estaba en el séptimo lugar. Muy detrás de la inseguridad –el 24,1 por ciento de los casos-, la inflación, la pobreza y la desocupación.
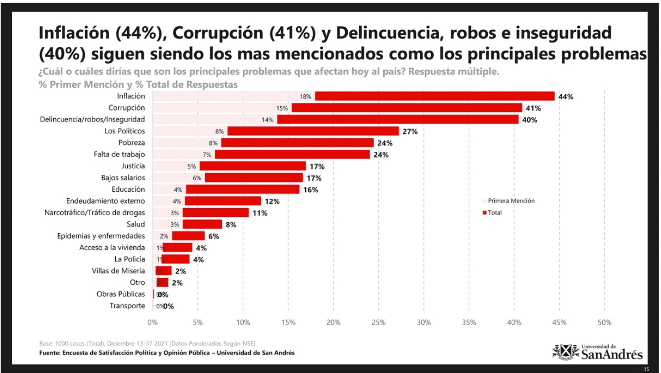
Un año más tarde, un estudio de Management & Fit, sobre 2.000 casos en todo el país, dejó a la salud en el puesto 9° -la inflación conservó el primer puesto-. En octubre del 2020, en plena pandemia, la consultora Reale Dalla Torre, concluyó que el 66 de los argentinos seguía preocupado por la situación económica. Segundo lugar por la inseguridad. En tercero, por la educación a causa del corte de presencialidad en las escuelas. Y recién en quinto lugar, estaba el avance del Covid con el 42% -en mayo del 2020 era del 55%-. Para el 2021, la universidad de San Andrés, hizo un sondeo entre mil personas de ocho regiones del país. Y la salud quedó relegada aún más: al puesto 12° de las preocupaciones de la población (ver gráfico).
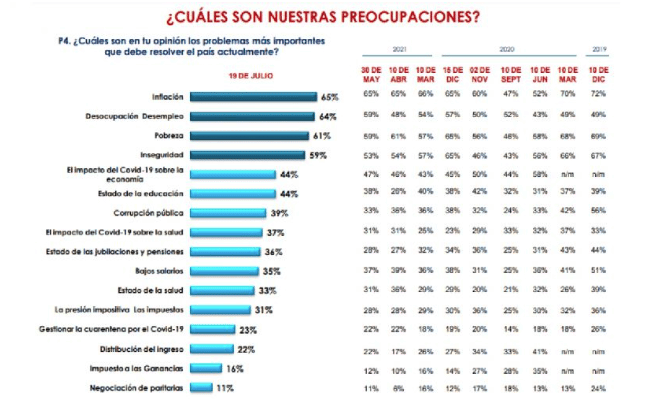
Ese mismo año, la consultora Oh Panel, tras un estudio con mil casos, posicionó a la salud y el flagelo del covid nuevamente relegado, entre las preocupaciones de los argentinos, esta vez al puesto octavo a la pandemia, y en 11° a la salud en general (ver gráfico).
En conclusión, ni siquiera la pandemia logró ubicar al tema salud entre los asuntos que más inquietan el inconsciente colectivo de los argentinos. Es necesario despertar del ensueño de un país donde lo que se resuelven son coyunturas y no escenarios a largo plazo. Donde lo que se discuten son salvatajes y no planes estratégicos. Se debate sobre cómo salir de la pesadilla. Y nadie recupera el sueño de un país mejor y más justo.
Es vital convocar a la participación ciudadana para comprometerse en el debate de la salud que queremos. Y colocar el tema como prioridad en la agenda pública. En un escenario donde la gran debilidad es la fragmentación y la inequidad sanitaria, se requiere un sistema integrado de salud, entendiéndola como un derecho universal más allá del nivel de ingresos, cobertura o residencia. Y hacer un pedido a la clase política para que tome el tema como prioridad. La salud no es negociable. Y lamentablemente, nos damos cuenta de ello cuando ya es demasiado tarde.
- Otra avanzada liberal sobre el sistema de salud - 14 septiembre, 2022
- La salud no es prioridad en Argentina - 12 agosto, 2022
- Prepagas: ¿Porqué es bueno tipificarlas en 3 categorías? - 24 noviembre, 2021